NIPTとは
What is NIPT?
クリフムの
NIPTについて
NIPTは母体血漿中に存在する胎児DNAを測定することを目的とした遺伝学的検査ですが、NIPTでお腹の赤ちゃんの異常がすべてわかるわけではありません。
NIPTによって調べることができるのは通常染色体数異常(ダウン症・18トリソミー・13トリソミー)だけで、先天異常の中の一部になります。そのほかの染色体異常を検出するというNIPTをやっている施設もありますが、3つのトリソミー以外の染色体数異常の赤ちゃんはほとんど採血までに流産してしまっていますし、本当に病的な微細染色体異常をNIPTですべて見つけることができないことは報告されています。
NIPTは3つのトリソミー(主にダウン症)をスクリーニングすることが本来の目的であること国際的にも言われており、出生前診断において確定的な検査ではないことを踏まえたうえで、
クリフムでは、NIPTを低価格(税込79,200円)で実施しています。
お腹の赤ちゃんに起こる異常は、染色体異常だけではありません。脳や顔、手足の指などの形態に異変が起こっていることもあるのです。形態異常は、実際に赤ちゃんを診る超音波検査でしかわかりません。
そのため、クリフムではどの患者さんにもまずは超音波検査を中心とした「胎児ドック」を行ない、赤ちゃんのことを診たうえでNIPTが必要かどうか判断していく「クリフム新型出生前診断モデル」を使用しています。
NIPTについて
NIPTは「新型出生前診断(non-invasive prenatal genetic testing)」を意味する、お腹にいる赤ちゃんの染色体数異常を調べる検査です。
この検査は、妊婦さんの血液から赤ちゃんのセルフリーDNAを検査して、染色体異常がないか調べるために開発されましたが、21トリソミーではある程度の陽性的中率の高さはあるものの18トリソミー、13トリソミーの陽性的中率は低くなると言われています。つまり、偽陽性(NIPTは陽性ですが、赤ちゃんはトリソミーでなく元気な場合)があることがあります。なので、NIPT陽性となった方は、必ず確定検査(絨毛検査か羊水検査)を受けなければなりません。
また微細染色体異常などが陽性となることもありますが、微細染色体異常は通常の施設でのG-band検査では確認することができません。クリフムにもこのような相談が多く寄せられますが、クリフムの確認検査ではきちんと微細染色体まで調べられます。
医学界におけるNIPTの位置づけ
NIPTは医学界の中では「診断」ではなく「スクリーニング検査」と考えられているので、従って羊水検査や絨毛検査のような確定検査に取って代わるものではありません。
NIPTは非常に精度が高いと言われているのですが、偽陰性(NIPTは陰性とでていたのに生まれてきたらダウン症である場合)も稀にあります。
アメリカでは多くの妊婦が受けているという話ですが、NIPTが保険でカバーされ妊婦負担が極めて低額であることなど日本とは実情がまったく違います。
NIPTでわかること
NIPTでは21トリソミー、18トリソミー、13トリソミーの染色体異常の有無がわかり、妊娠初期の10週から妊娠後期まで受けることができます。妊娠中期よりも初期のほうがより検出率が高いという特徴を持つ検査です。
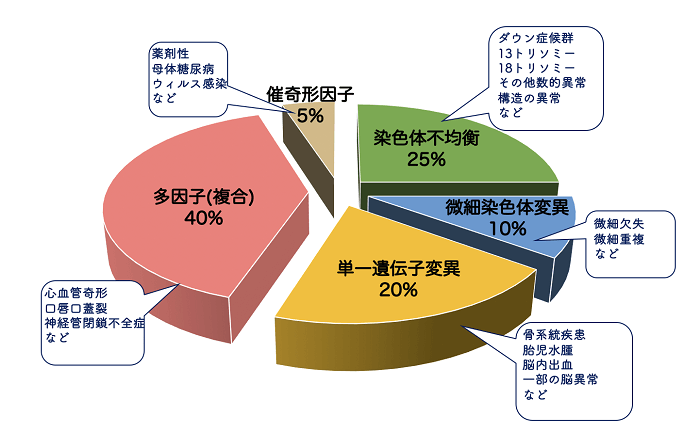
胎児の先天的な形態異常にはさまざまな要因がありますが、NIPTでわかるのは基本的には21トリソミー、18トリソミー、13トリソミーの3つの染色体になります。それ以外の染色体トリソミーの赤ちゃんはNIPT検査をする頃までにほとんど流産されてしまいますので、あまり意味がありません。
また微細染色体異常はすべての染色体上のあらゆるところで起こる可能性があるため、何百種類もの微細染色体異常が考えられます。いくつかだけ選択された微細染色体異常検出のNIPT、全ての微細染色体異常検出ができるとされているNIPTがありますが、偽陽性はトリソミーよりも多く、結局心配を増やすだけのこともあります。
「染色体の数が異常」とは
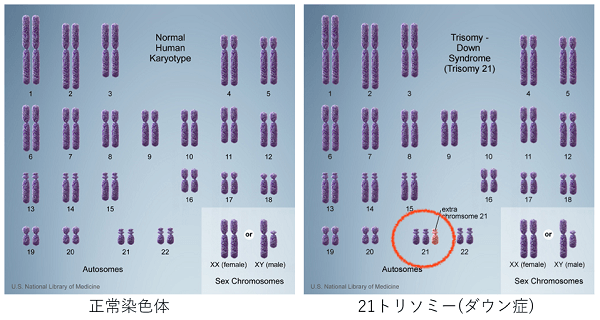
ヒトの染色体は46本あります。1番、2番…と番号がついている常染色体が44本と、性染色体と呼ばれるX,Yの計46本です。
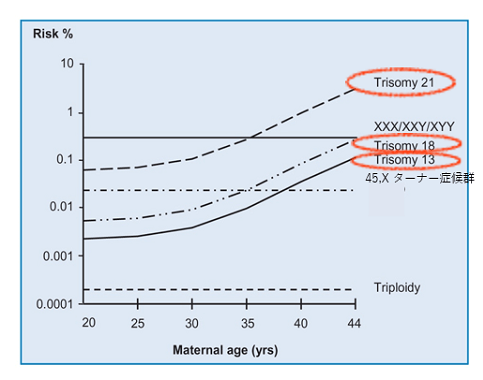
染色体数異常のなかで最も多いのはトリソミーと呼ばれる異常で、染色体数が2本ではなく3本あるものになります。このうち、産まれてくることができるトリソミーは、21トリソミー(ダウン症候群)、18トリソミー(エドワーズ症候群)、13トリソミー(パトゥ症候群)で、ママの年齢が高くなるにつれてその頻度が上がっていきます。
これら以外のトリソミーもありますが、ほとんどは妊娠初期に流産してしまいます(ので、NIPTですべての染色体数がわかりますという検査の意味はあまりありません)。性染色体数異常や、すべての染色体が3本ずつあるような三倍体などはママの年齢には関係なく一定の頻度があります。またママの年齢が上がると、ママ自身の性染色体がモザイクとなることも報告されています。
染色体異常には、染色体の数や構造の変異などいろいろなタイプがあります。ここではもっとも多い染色体の数の変異である、21トリソミー(ダウン症)、18トリソミー、13トリソミーについてお話しします。
染色体の変異部位が同じでも、症状や重症度、出生後の経過は多種多様で、個人差がかなりあります。これらの染色体の変異に伴う合併症の治療は、いろいろなセンターで行われており、また支援団体のサポートもあります。
21トリソミーとは
| 染色体異常 | 21トリソミー |
|---|---|
| 頻度 | 1/691人 (K.B.Sheets,2011)※1 |
| 合併症 | 先天性心疾患(50%) 先天性消化管疾患(10%) 甲状腺疾患、耳鼻科系疾患、眼科系疾患、軽度~中等度の知的障害 |
| 予後 | 平均寿命 40代~50代 |
| サポート | 財団法人日本ダウン症協会 大阪ダウン症親の会(各都道府県にある) |
21トリソミーはダウン症と呼ばれ、出産時の母体年齢が20歳ではおよそ2,000人中1人程度ですが、40歳ではおよそ100人に1人程度と、母体年齢が高くなるにつれて、発症率が高くなるのが特徴です(※2)。
21トリソミーは21番の染色体が1本多いことで起こり、頭がやや大きくて手足がやや短い、低身長、特徴的顔貌、発達遅延といった身体的特徴が現れることが多いです。
また約半数に心臓の異常が見られ、その他の合併症も見られることがあります。
※1 参照元:Practice Guidelines for Communicating a Prenatal or Postnatal Diagnosis of Down Syndrome: Recommendations of the National Society of Genetic Counselors(K.B.Sheets,2011)
※2 参照元:Hook EB(Obstetrics and Gynecology 58:282-285, 1981)Rates of chromosome abnormalities at different maternal ages
21トリソミーの児とその家族への支援
21トリソミー(ダウン症)は、障害の程度が個人によって大きく差がありますが、出生後の筋緊張低下や、それによる哺乳不良、運動発達がゆっくりです。体が柔らかく、筋肉がつきにくいので、体に刺激を与えて筋力をつける効果のある赤ちゃん体操が推奨されています。
また就学前頃には地域の療育を受ける児が増えてきます。療育によって、どのように子どもと関わることができるかを学べるようになるのです。
出生後児の疾患を知った両親は、ほとんどの方が精神的な落ち込みや不安も経験しております。
そういった方への支援として、大学病院や、小児専門病院などでは、出生後の児と両親に対して、疾患について学んだり、同じダウン症の家族と交流することを目的とした親子教室を開催しているところがいくつかあります。こういった取り組みが親の精神安定につながり、良好な親子関係や児の発達に効果が出ていることがわかってきております。
18トリソミーとは
| 染色体異常 | 18トリソミー |
|---|---|
| 頻度 | 1/3500~8500人 男:女=1:3(※1) |
| 合併症 | 成長障害、重度の発達遅滞、身体的特徴、先天性心疾患、肺高血圧症、呼吸器系合併症、泌尿器系合併症、骨格系合併症、難聴、悪性腫瘍 |
| 予後 | 1年生存率:20~30% 長期生存例:10~21歳まで15名(古庄,2010)※2 主な死亡原因:先天性心疾患、肺高血圧症 |
| サポート | 18トリソミーの会 SOFT(米国) |
21トリソミーに次いで発症率が高いのが18トリソミーで、約3,500~8,500人に1人程度の割合で確認されています。
出産できた場合でも、18トリソミーでは低体重出生となるケースが多く、その後は成長障害や運動障害が起こりやすくなります。
顎が小さい、後頭部が突出、両眼隔離、手指重合や手足の拘縮といった、身体的な特徴もよくみられ、心臓病の頻度は非常に多く、また脳発達もかなりゆっくりです。
※1 参照元:小児慢性特定疾病情報センター「18トリソミー症候群」
※2 参照元:西恵理子・古庄知己,2020,「18トリソミー症候群」『小児科診療』83(9): 1177-1181.
13トリソミーとは
| 染色体異常 | 13トリソミー |
|---|---|
| 頻度 | 1/5000人~12000人(※) |
| 合併症 | 口唇口蓋裂、多指趾症、先天性心疾患、全前脳胞症 |
| 予後 | 平均寿命:3~4ヶ月 長期生存例:19歳(日本)、30歳台(欧米) |
| サポート | 13トリソミーの子どもを支援する親の会 |
13トリソミーはパトウ症候群とも呼ばれる染色体異常。13番染色体が余分に複製されることが原因で起こります。その発症率は5,000~12,000人に1人程度とされています。
発育不全、脳の重症な病気、顔面の病気、心臓病、小指側の多指症など各所に異常が発生するのが13トリソミーの特徴ですが、病気の程度には個人差がとてもあります。生命予後は悪く、多くは妊娠初期から中期にお腹の中で亡くなってしまいます。生まれるところまで頑張る13トリソミーの赤ちゃんは稀ですが、生まれてからも長生きはなかなか難しいです。
※参照元:小児慢性特定疾病情報センター「13トリソミー症候群」
18トリソミー、13トリソミーの出生後の医療について
18トリソミー、13トリソミーに関して、かつては予後の見込みのない疾患と考えられ、出生後の侵襲的な治療は、家族や児にとって苦痛になるのでないかという考え方で治療を積極的にしないというのが一般的でしたが、18トリソミーでは、5〜10%の児が特別な治療を要さずに1歳を迎えることがわかっています。
出生後、知的運動発達の遅れは重度ですが、発達が進んでくれば理解度はあり笑顔を見せたり、反応したりする児もいらっしゃいます。
また18,13トリソミーの生存児はゆっくりではあるが確実に発達を遂げるといった情報もあり、致死的な疾患ではないという認識に変化しています。日本においても、積極的治療を考慮する施設があり、またそれによる効果を認める症例も出てきているのです。
医療者の中にはこういった治療方針について悩まれる方は多く、その1つの解決策として、仁志田(1987)らによる「新生児医療における倫理的観点からの意思決定」が作成されました。
しかし、その医療者側の視点による分類というパターナリズムの反省点から、2005年に「重篤な疾患を持つ新生児の家族と医療スタッフの話し合いのガイドライン」が作成され、現在ではこのガイドラインに基づき、医療スタッフと両親が児の最善の利益を考慮して個別に対応を話し合っていくことが重要であると考えられています。
その他の染色体トリソミーとは
21番、18番、13番以外の染色体トリソミーの赤ちゃんはNIPT検査をするころまでにほとんど流産されてしまいますので、あまり意味がありません。
もしNIPTで他の染色体トリソミーという結果が出た場合は多く、モザイク(正常染色体を持つ細胞とトリソミー細胞とが混在)であることが多く、またモザイクである場合の多くは胎盤のみにトリソミー細胞があり、赤ちゃん自体はまったく問題がない場合が多いのです。
もし無認可施設でのNIPTで21番、18番、13番以外の染色体トリソミーという結果を受け取った方は、クリフムで胎児ドックを受けてみられてはいかがでしょうか。
微細染色体異常(微細欠失・微細重複)とは
施設によっては5つの微細異常がわかるという検査もありますが、実際クリフムの絨毛検査でマイクロアレイを実施して微細異常が判明した赤ちゃんの多くはこの5つ以外の微細異常でした。また多くの微細染色体欠失や重複の症候群と言われるものは1-3Mb(メガベースペア)の大きさが多いです。しかし、すべての染色体の微細異常を検出できるNIPTと謳っている施設で見つかるものは、7Mb以上のもう少し大きな欠失や重複です。つまり「すべて」ではなく、重要な病的部位が見つからないことが十分にあり得ます。
また、微細欠失が実はご両親から受け継いでいる良性であることも多く、また胎盤モザイクであることもあるので、NIPTで微細欠失や重複があるといわれた場合には通常の羊水検査ではまったく見つからず、羊水をとって「培養」をしない状態(未培養)でDNAを抽出してトリオ(両親と赤ちゃんの3人)でSNPマイクロアレイを行う必要があります。海外やクリフムでは当たり前の「羊水をとって未培養のままDNAを抽出する」ということがいまだに日本国内では行われていないのが現状です。
クリフムの絨毛検査・羊水検査は、D-karyoという新しい技術を使った、1Mb以上の「すべての染色体の微細異常」を検出する方法を使っています。
NIPTのメリット・デメリット
NIPTにはメリットもデメリットもあります。NIPTを考えているご夫婦には、NIPTのメリットだけでなくデメリットについても事前に知っていただき、納得したうえで受けていただくことが大切です。例えば赤ちゃんの首のむくみ(NT)が分厚いからNIPTをうけるというのは間違った選択です。NTが分厚い赤ちゃんには、NIPTでわからない異常がたくさん含まれています。
NIPTのメリット
ママの血液だけで、生まれる前の赤ちゃんの一部の染色体異常を検査できるのがNIPTの最も大きなメリットでしょう。
NIPTでは、21番,18番,13番染色体の異常の有無を調べることができます。この3つの染色体異常は妊婦さんの年齢が高いほど発症率が高いといわれており、妊娠10-15週の間に受けられます。
またNIPTはママの採血のみで行われるので、無侵襲検査であるというメリットもあります。
NIPTのデメリット
最近では産婦人科でない施設でNIPTを提供しているところが多く存在しています。産婦人科ではないので赤ちゃんの確認をせずに採血を行っていることになります。産婦人科以外の施設でのNIPTを受けられる方は、産婦人科できちんと赤ちゃんの確認をしてからのほうがいいでしょう。
以前、クリフムにこられた患者様の赤ちゃんがお腹の中で亡くなっていたことがありました。NIPTの採血をした時期にはすでに亡くなっていたのだろうと思われました。
NIPTでもし陽性反応が出たとしたら、その不安が大きくふくらむでしょう。あくまでもママの血液中に存在する赤ちゃんのごくわずかなDNAから調べる検査ですので、お腹の赤ちゃんが本当に染色体異常になっているのか、とくに問題なく育っているのかは、実際に赤ちゃんを診たり染色体検査をしたりしなければ、正確に診断できません。
確定検査ではないがゆえに、検査結果が陽性だった場合、ママやパパが宙ぶらりんな気持ちなってしまうのがNIPTのデメリットです。
またNIPTは自由診療扱いになるため、医療機関によっては費用がかさんでしまいます。日本では実際の妊婦負担額はダウン症・18トリソミー・13トリソミー検査だけでも9万円から21万円前後で、微細染色体異常を含むともっと高くなるようです。確定検査ではないのにここまでのコストの高さもNIPTのデメリットです。ちなみにクリフムのNIPT費用は79,200円(税込)と日本の中では低価格です。
赤ちゃんの染色体数異常を見つける方法
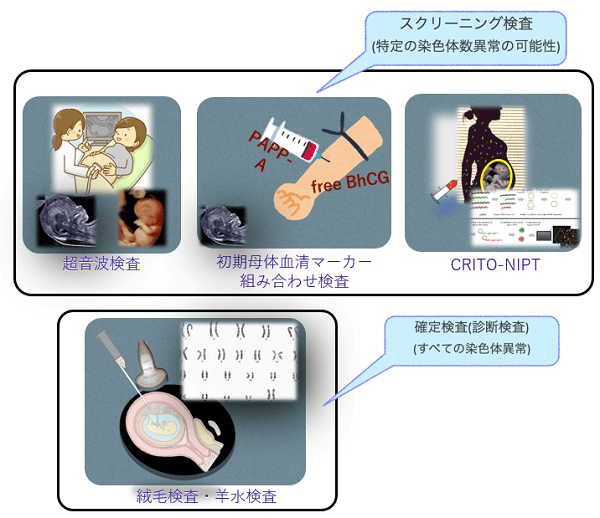
赤ちゃんの染色体異常を見つける方法には、スクリーニング検査と確定検査(診断検査)があります。
スクリーニング検査はあくまでも染色体異常の可能性が高いかどうかを判断するもので、超音波検査(遺伝学的超音波スクリーニング検査)、初期母体血清マーカー組み合わせ検査、そしてNIPTがあります。
スクリーニング法では、染色体異常のうち特定の染色体数異常について調べます。確定検査は、本当に染色体異常があるかどうかを絨毛(胎盤)や羊水中の胎児細胞で調べるもので、絨毛検査・羊水検査という二つの検査法があります。
確定検査では、ダウン症・18トリソミー・13トリソミー以外にその他の染色体数異常や、染色体の部分異常といった構造異常の有無も結果として出てきます。クリフムでの絨毛検査・羊水検査ではすべてデジタル染色体(D-karyo)で微細染色体変異の確認もいたしております。
そもそもDNAってなに?
DNAとは、デオキシリボース(五炭糖)とリン酸、塩基から構成される核酸です。塩基はアデニン、グアニン、シトシン、チミンの四種類あり、それぞれ A, G, C, Tと略します。デオキシリボースの1’位に塩基が結合したものをデオキシヌクレオシド、このヌクレオシドのデオキシリボースの5’位にリン酸が結合したものをデオキシヌクレオチドと呼びます。

赤ちゃんのDNAがママの血漿中にあることは1997年にDennis Loらにより、初めて報告されました。上の図のように、ママの血液中には、赤ちゃんのDNAが妊娠初期から含まれています。
NIPTの検査の仕組み
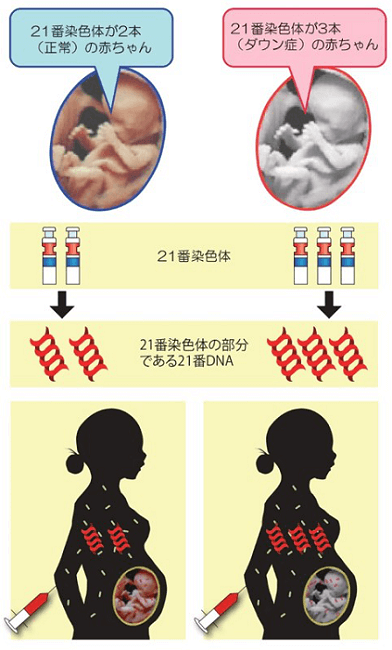
ダウン症の赤ちゃんには、通常は2本しかない「21番染色体」が3本あります。つまり、ダウン症の赤ちゃんがママのお腹の中にいる場合、21番染色体のDNA量は、正常な場合と比べて1.5倍となるのです。
NIPTでは、採取した母体の血液に含まれる胎児の細胞のDNA断片を分析することで、この21番DNA量の数値に異常がないかを調べることができます。母体の血液に含まれる21番DNA量はごくわずかで、異常があると言っても非常に小さな差ですが、NIPTには次世代シークエンス法といわれる新技術が用いられており、このごくわずかなDNA量の違いを検出できるのです。
また、21番染色体が3本ある21トリソミー(ダウン症)は高齢妊娠の際にクローズアップされがちですが、12週のダウン症胎児の宿っている割合を、妊婦さんの年齢でわけると、理論上は下図のようになります。
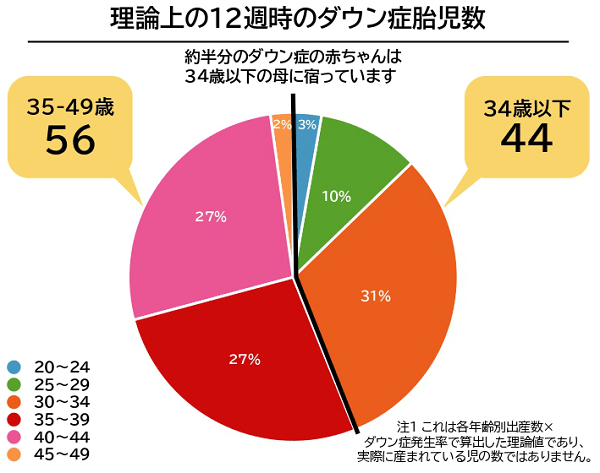
理論上の数字ではありますが、ダウン症の赤ちゃんの約半分は34歳以下のママに宿っているといわれています。
国際出生前診断学会(ISPD)の声明でも
「母体年齢のみでのリスク評価は正当ではない」
「初期超音波もNTのみの場合は不十分である」
とされているのです。
NIPTは高リスクの人には有効で、偽陰性・偽陽性は非常に少ないというデータには異論はないようです。
妊婦さんの血液のみで検査できるのはNIPTのメリットの1つではありますが、お腹の赤ちゃんの診断なのに、赤ちゃんの姿を一度も見ることなく、採血の結果だけで診断が出されることになります。それが、かえって妊婦さんたちを混乱させたり、不安にさせてしまうことになる場合もあります。
NIPTが本当に患者さまの不安を解消してくれるかどうか、NIPTを受けるかどうかを決めるのは患者様自身。精密超音波検査でわかることも踏まえて、ママとパパが決めることなのです。
クリフムのNIPT検査について
NIPTは、母体血漿中に存在する胎児DNAを測定する目的の遺伝学的検査です。この遺伝学的検査を実施するためには、患者様本人の書面による同意が必要です。ここではクリフムにおいて行っているNIPT検査についてわかりやすく説明します
NIPTの位置づけって?
NIPTは妊娠初期のスクリーニングの第一選択と認識されているかもしれませんが、クリフムでは、トリソミーやその他染色体異常の多くが胎児ドックで判明するため、クリフム新型出生前診断モデルを提唱し、第一選択は詳細な超音波検査です。胎児ドックでスクリーニングを行い、下の図のように振り分けをし、次にどの検査に進むかカウンセリングを通して決めていただきます。

スクリーニング法は妊娠初期にできます。
クリフムでは超音波検査のうち初期ドックを妊娠11週から13週までの間に行っています。また一般的にNIPTは妊娠10週から可能とされていますが、クリフムでは初期ドックをしてリスクグループを分け、患者様の赤ちゃんの状況によりNIPT適応について判断していますので、NIPTは11週以降となります。絨毛検査は11-14週、羊水検査は16週からできます。
超音波スクリーニング法・初期血清マーカー組み合わせ検査は同日に結果が出ます。NIPTは、採血後約7-10日で結果が出ます。絨毛検査・羊水検査では、翌日(翌診療日)にダウン症・18トリソミー・13トリソミーの結果が出ます。
NIPTの検出率は高いとされていますが、決してすべての21,18,13トリソミー例を検出できるわけではありません。(検査が陽性の場合は、対象とする染色体異常のみられる可能性は高くなりますが、偽陽性もありえます)。NIPTの陰性的中率は極めて高いものの、陽性的中率は100%ではありません。
NIPTで陽性結果が出た場合には、必ず羊水検査か絨毛検査による確定診断をしなければなりません。(基本的にはNIPTは絨毛(胎盤)由来のcfDNAに基づく結果なので、赤ちゃんが本当に陽性であるかを確認するためには羊水検査の方が勧められます)
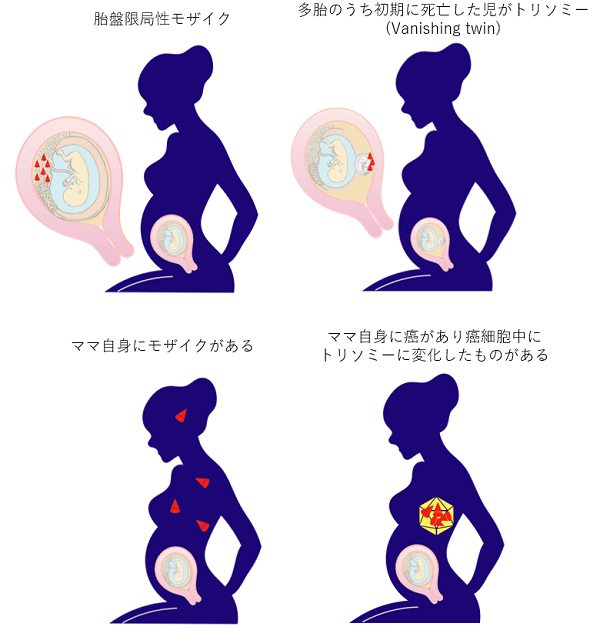
胎盤限局性モザイクやママ自身にモザイクがあるなど、偽陽性の理由は4つ考えられますので、NIPT陽性と出た場合には、羊水検査をして赤ちゃんが陽性か陰性かを確認すると共に、ママ自体の血液による染色体検査を行い、ママ自体にトリソミーがないかを確認します。
結果が陽性と出た際に、結果の再確認のためにNIPTを再検査する事は意味がありません。
また、非常に稀ですが、偽陰性(赤ちゃんがダウン症なのにNIPTで陰性と出る場合)があります。しかし、クリフムでは詳細な胎児ドックを行ってからNIPTに進むかどうかを決めるため、偽陰性が出る可能性は報告よりも極めて低いです。
NIPT検査をしても判定保留結果となる場合がありますが、このような場合にはその後に取りうる対応について再度相談する必要があります。とくにBMIが高い妊婦は検査不能となったり結果が出ないリスクが高いとされています。また、胎盤限局性モザイク、Vanishing twin (双胎の一方が妊娠初期に育たなかった場合)にも判定が困難になることが考えられます。
注意すべきこと
- NIPTが対象としているのは、染色体数的異常のうちの3つの常染色体(13, 18, 21番染色体)に限られます。
- NIPT検査では性別はお教えいたしません。
- NIPTは、染色体数的異常以外の均衡型転座、微細欠失などの構造異常、微小でも重要な数的異常、胎児の染色体モザイク、胎児遺伝性疾患、胎盤限局性モザイクなどの異常はNIPTではわかりません。
- また、多胎やvanishing twin(多胎のうちの赤ちゃんが妊娠初期に死亡してしまっている場合や、多胎のうち赤ちゃんが育っていない胎嚢のみがある場合)は対象としていません。
- NIPTは、特定の染色体(13,18,21番染色体)の検出を目的としていますが、染色体の数的異常である可能性が高いことを示す非確定的検査であり、検査を受けることにより確定的診断に到達するわけではありません。
- NIPTでは、偽陽性・no call (結果が出ない)という結果となる場合もありますので、陽性やno callの場合、診断の確定には羊水検査などの確定検査が必ず必要となります。
- NIPTでは「判定保留」という結果となる場合もあります。 「判定保留」 の場合、再度NIPTを行う、NIPTをあきらめる、羊水検査などを行うか、その後の対応について再度相談する必要があります。
- NIPTは妊娠11週以降、妊娠中すべての週数で受けることができます。
- また、わずかですが、NIPTで偽陰性が出ることも報告されています。ただ、研究では偽陰性となる症例はクリフムの初期ドックで異常を指摘されているので、初期ドック高リスクの場合にはNIPTに進まず、確定検査に進むことが勧められます。
結果は以下のように、陰性・陽性・判定保留で記載されます。

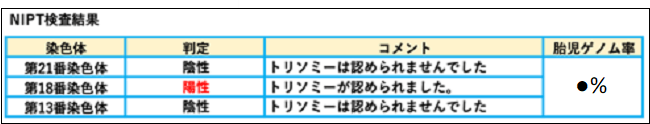

NIPTで陽性なのに赤ちゃんが病気でない時ってあるの?
NIPTで陽性で赤ちゃんが病気でない時は偽陽性といいます。
以下の4つの場合はNIPTで陽性と出ることがあるので注意が必要です。クリフムではNIPT陽性の場合は確定検査を行うとともに、お母さんの血液も調べます。
結果が陽性とでたらどうすればいいのですか?
NIPT陽性結果となった方でも、実際に染色体数異常とは限りません。NIPT陽性の場合には、羊水細胞や絨毛細胞を用いた確定検査が必要です。また、 「判定保留」の場合には、その後に取りうる対応について再度相談する必要があります。
基本的にはNIPTは絨毛(胎盤)由来のcfDNAに基づく結果なので、赤ちゃんが本当に陽性であるかを確認するためには羊水検査の方が勧められます。
他施設でのNIPT陽性時にクリフムが行なうこと
NIPTで陽性(Positive)と出ても確定した結果ではありません。
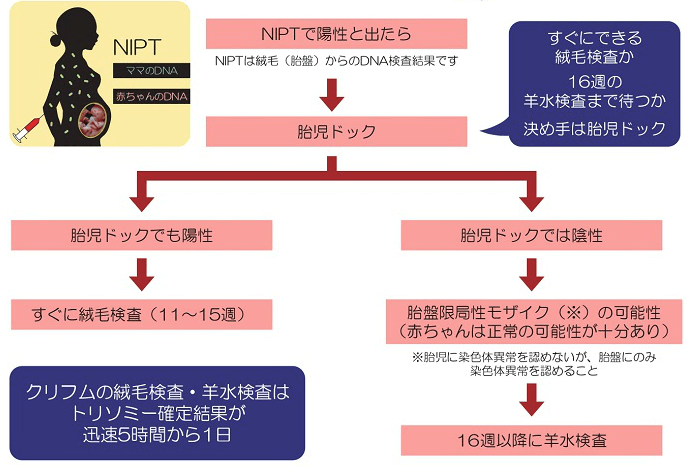
NIPT陽性の場合には、上に書いたように偽陽性である可能性があります。偽陽性なのか陽性なのかをある程度判断できるのが胎児ドック(お腹の赤ちゃんドック)です。
他施設でNIPTを受けてしまって陽性という結果が出た方が、クリフムの「NIPT陽性外来」にこられた時に行うのはまず胎児ドックです。これにより、絨毛検査に進むか羊水検査に進むかを判断します。
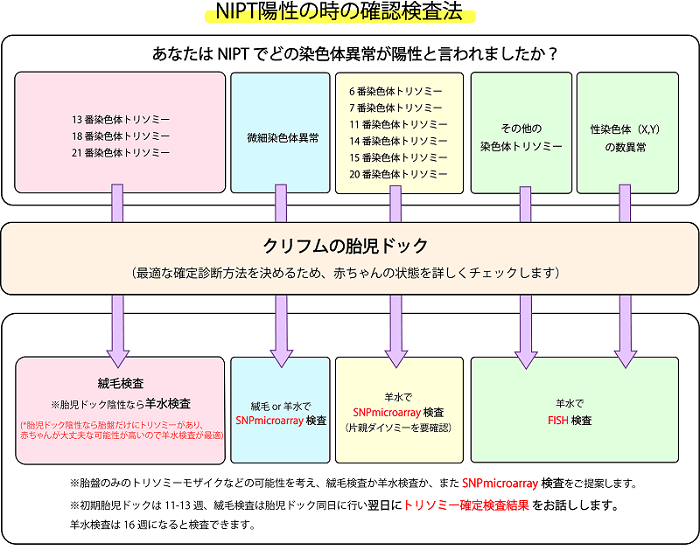
また、他施設で13,18,21トリソミー以外の染色体異常が陽性と出たということでクリフムの「NIPT陽性外来」に来院される方も少なくありません。同じ染色体異常といってもその種類によって、単に羊水検査でGバンドという昔からのやり方での検査をしてもいろいろな重要な病気を見逃してしまう可能性があります。クリフムでは、各染色体異常の種類によって以下のように胎児ドックを行い、染色体異常の種類によって、検査方法を変えて結果を出します。詳しくは、遺伝カウンセリングでわかりやすく説明しますので、安心して受診してください。
これからの妊娠生活や出産について相談に乗ってくれるの?

もちろんです。クリフムの日本人類遺伝学会認定 臨床遺伝専門医(夫 律子医師、千代 豪昭医師、松原 洋一医師)が相談にのります。
来院していただいた場合には、遺伝カウンセリングルームでゆっくりお話しを聞きますが、Zoomによるオンラインカウンセリングも行なっております。
また、分娩される施設もクリフムから直接各施設の医師と相談して、受け入れ可能かどうかを確認後に責任をもってご紹介させていただきますので、安心してください。
NIPT検査をする前に
以下の説明をお読みいただき、検査を受けられることに同意される場合は、検査同意書にご署名頂きますようお願い申し上げます。
- 身体への危険性
検査必要な血液の量は10mlです。通常の方であればまず負担にならない少量で、身体に対しての危険性はほとんどないと思われます。 - 検査の精度
今回行うNIPT検査は、既に十分な実績のある方法を用いたもので、精度の高い検査ではありますが、検査結果が陽性であっても実際に赤ちゃんが染色体数異常であるとは限りません。この検査結果によっては、さらなる遺伝学的検査(羊水検査や絨毛検査)を実施することになります。特に、この検査で陽性とでた場合は必ず、羊水検査や絨毛検査による確定検査を行う事が必要です。 - 検査項目に関して
今回の検査は胎児21,18,13番染色体の数的異常に関してのみ検査を実施します。それ以外の染色体の検査は行いません。また、上記染色体以外の検査を依頼されても、それをお受けすることはできません。 - 個人情報の保護
検査結果は医師の守秘義務に基づき、患者様の個人情報保護を管理しております。 - 遺伝カウンセリング
検査結果に関しては、個別に通達させていただきます。検査結果に関連した専門の遺伝カウンセリングは当院にて実施いたします。 - 解析結果の学問上の取扱
検査結果は学問上の利用のため学会、論文等で発表されることはありますがその際、個人情報は結果と一切切り離されるため個人情報が漏洩することはありません。 - 検査に要する経費
本検査に健康保険は適用されません。必要な検査費用として79,200円(税込)をご負担いただく自由診療として実施いたします。
よくある質問
Q.NIPTでわかる異常と限界は?
基本的にわかる染色体異常は3大トリソミー(21・18・13番染色体トリソミー)のみです。微細な染色体異常や形態異常はわかりません。
Q.NIPTの費用はいくら?
当院では、税込79,200円で実施しています。ただし、赤ちゃんのことを診たうえでNIPTが必要かどうか判断するため、まずは胎児ドック(税込47,300円~49,800円)を受けていただいています。
Q.NIPTにリスクはありますか?
侵襲的なリスクはありませんが、NIPTは赤ちゃんの姿を一度も見ることなく、採血の結果だけで診断が出されることになります。3大トリソミーではなかったとしても、形態学的な異常や他の病気の可能性は捨てきれません。それがかえって妊婦さんたちを混乱させたり、不安にさせてしまうことになる場合もあります。
さいごに
国際出生前診断学会の声明では、妊婦さんたちが知っておくべき情報として以下のように述べられています。
- 現時点では、NIPTは胎児の21,18,13トリソミーの検出に焦点を絞れば有効と言える
(FMFのニコライデス教授は「NIPTは21トリソミーのみの検出に焦点を絞るべき」と言っています) - 検出率は高いが、決してすべての21,18,13トリソミー例を検出できるわけではない
- 偽陽性率は低いが、時には偽陽性結果があるためNIPTで陽性結果が出た場合には必ず羊水検査か絨毛検査による確定診断をしなければならない
- NIPT検査をしても臨床的に意味がない例があるが、このような患者には侵襲検査(絨毛検査、羊水検査)が必要である。特にBMIが高い妊婦は検査ができなかったり結果がでないリスクが高い