胎児の染色体について
What is chromosome?
そもそも染色体とは
精子と卵子が結合し、それぞれの染色体が合わさって受精卵(その後の赤ちゃん)になります。

染色体とは、両親から受け継いだ遺伝情報が乗った船のようなもの。人の染色体は46本(23対)あり、44本(22対)の常染色体と2本(1対)の性染色体に分けられます。染色体は後天的な治療ができないので、例えば染色体の数が多い少ないなどの異常が見つかった場合でも、治療することができません。
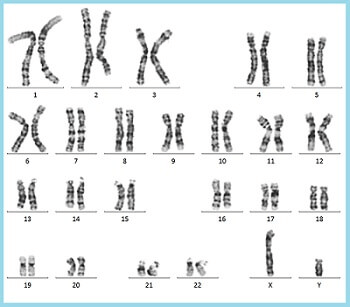
21トリソミー(ダウン症)
21トリソミーは、21番目の染色体が1本多くなっている先天性疾患です。一般的にもよく知られている染色体異常で、「ダウン症」とも呼ばれています。多くの場合、ダウン症は特定のママとパパから受け継がれるわけではなく、どんなママとパパからでも、ダウン症のお子さんが生まれる可能性があります。
1番染色体から22番染色体は、ママとパパから一本ずつ受け継いだ2本がペアとなりますが、21番染色体が1本多く3本あるのがダウン症染色体の特徴です(図1)。
転座型のダウン症は、ママかパパがロバートソン転座という特殊な染色体構造を持っている場合に生まれます。この場合にはダウン症の生まれる確率は高くなります。
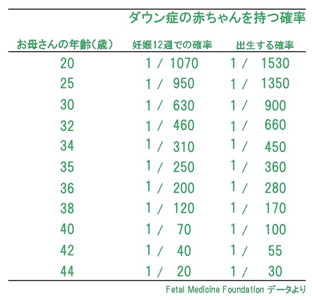
ただし、ダウン症の発生率には母親の年齢が影響していると言われています。母親の年齢が上がるほど、ダウン症の発症率は高くなると言われています(図2)。韓国などでは35歳以上で分娩される方は皆、絨毛検査や羊水検査をすすめる施設が多いそうです。
日本では、高齢妊娠の方の多くが不安に思っておられますが、そのうちごく一部の方のみが検査を受けられているのが現状です。クリフムの初期胎児ドックではいろいろなダウン症の特徴となる所見を確認します。
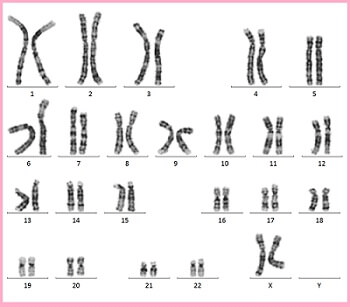
18トリソミー(エドワーズ症候群)
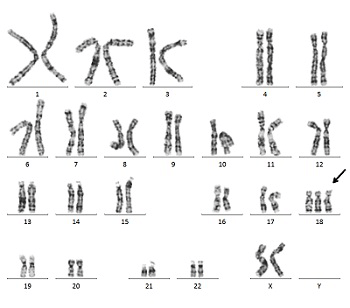
18トリソミーは、18番目の染色体が通常よりも1本多い先天性染色体異常で、「エドワーズ症候群」とも呼ばれています。
18トリソミーは女児に発生する確率が高く、男児に比べおよそ3倍の発生率です。女児・男児をあわせた全体の発生確率は、およそ3,500~8,500人に1人程度。先天性の疾患が妊娠段階に生じることから、流産あるいは生後1年以内に亡くなってしまうことが90%以上といわれる染色体異常です。しかし、18トリソミーであっても元気に生活されている方もおり(多くはモザイクの方)、一概にその寿命を語ることはできません。
18トリソミーの赤ちゃんには「発育不全、顎が小さい、耳が低い、手指重合、手足の拘縮」といった身体的特徴が妊娠初期から現れ、また心臓奇形などの可能性もかなり高くなります。これらの特徴は、初期の胎児ドックでとても特徴的な所見として観察されます。
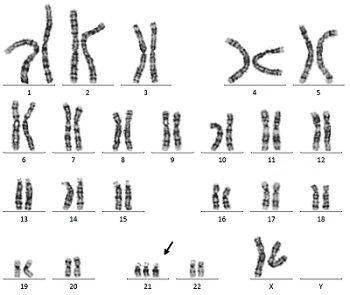
13トリソミー(パトウ症候群)
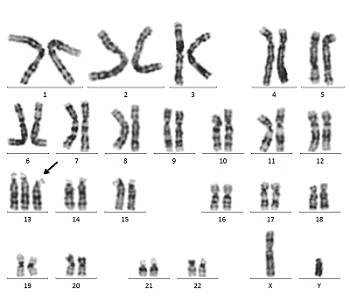
13トリソミーは、13番目の染色体が1本多い先天性染色体異常のことで、「パトウ症候群」とも呼ばれています。
13トリソミーは、およそ5,000~12,000人に1例程度の割合で生まれるとされています。この染色体異常は、小頭症や全前脳胞症、小眼球症、無鼻症、口唇口蓋裂、心臓奇形、腎臓異常、小指側の多指症・多趾症など、頭部に症状が現れやすい特徴を持ちます。
妊娠初期には頻脈を伴うことが多いのも特徴です。妊娠初期に多くの13トリソミーの赤ちゃんは、ママの子宮の中で亡くなってしまいます。他にも、多指小症、ソケイヘルニア、単一手掌線、重度の知的障害などの症状が現れることもあります。妊娠初期ドックでは13トリソミーの赤ちゃんは特徴的な所見が多いため、発見しやすいことが多いです。
ターナー症候群
ターナー症候群は、2本あるX染色体のうちの1本が一部または全体を欠失することで起こる、女児の染色体異常です。
ターナー症候群は1,000~2,000人に対して1例程度です。身体的特徴としては、低身長、首の後ろの皮膚のたるみ、などの特徴があり、思春期の年齢になっても二次性徴が見られないことも多いとされています。
また、ターナー症候群の症状は軽度から重度までさまざまです。胎児期に全身がむくみ、かなり循環が悪くなる重症な場合もあり、重度のターナー症候群の赤ちゃんは子宮の中で亡くなってしまうことも多いです。10ヶ月で生まれてくる赤ちゃんの多くは、ターナー症候群であることに気づかれずに生まれてきます。新生児の段階では軽度の症状しか現れないことがほとんどです。
しかし、小児期では低身長で、思春期になると「乳房や子宮が発達しない」などの症状が出てきます。成長ホルモンや女性ホルモンなどの投与といった治療が必要な場合が多いです。ただ、知的発育はしっかりしている方が多く、医師・看護師などの知的職業についている方もいらっしゃいます。
クラインフェルター症候群
クラインフェルター症候群は、性染色体の過剰形成で起こる、男児の染色体数の異常です。性別を決定する役割がある性染色体は、通常の男の子ならXYのみですが、クラインフェルター症候群では、XXYやXXXYなど過剰なX染色体が形成されます。
クラインフェルター症候群は、染色体異常の中では高頻度で起こることが知られており、割合としてはおよそ500人の男児に対して1例程度だといわれています。
この染色体異常では、見た目にはっきりとわかる症状があらわれることは、ほとんどなく、背が高く手足が長い、筋肉がつきにくいといった程度です。しかし一部の症例では、男性ホルモンのテストステロンの分泌量が低下し、女性化乳房、ヒゲや陰毛が少ないなどの症状が現れることがあります。実際には大人になっても自分がクラインフェルター症候群であることに気づかないまま一生を過ごす方が多いと言われています。
知的発育は問題がないことがほとんどで、結婚してから不妊症の原因を調べようと夫婦で不妊治療施設で染色体検査をして、初めて発覚することもよくあります。
全ての染色体に起こりうる
「微細染色体異常(微細欠失・微細重複)」
微細染色体異常(微細欠失・微細重複)は、すべての染色体上のあらゆるところで起こる可能性があります。微細染色体の欠損や重複は、両親のいずれかが同じ部位の欠損や重複を持っていることもあり、その場合には「良性」で病的な症状はありません。
微細染色体異常が起こっている場所により、そこに乗っている遺伝子が違いますので、実際に病的症状が出るかどうかは詳しい検査をしてみないとわかりません。
また、微細染色体異常が胎盤だけにおこっており、赤ちゃんはまったく問題がない場合もありますので、羊水検査でSNPmicroarray検査を行って確認することが必要となります。
一部の施設で行われているNIPTで微細染色体まで確認しているとしているものもありますが、ママ自身の微細欠失や重複を表すこともあります。また、微細と言っても程度にはいろいろありますので、注意が必要です。
胎児の染色体はどうやって調べるのか?
胎児の染色体を調べる検査には、絨毛検査と羊水検査があり、どちらも最終的にはすべての染色体を検査することができます。
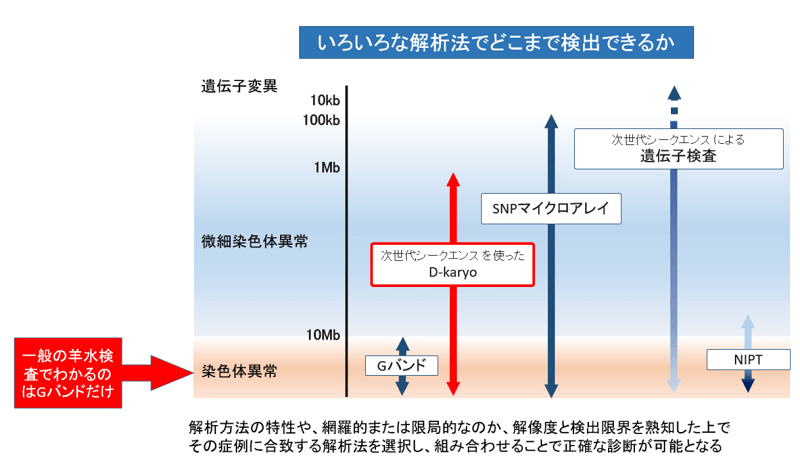
異常が起きやすい染色体を確認する場合は、QF-PCR法なら、21トリソミー・18トリソミー・13トリソミー・の染色体数を1日で知ることができます。通常の施設ではG-bandという昔からある検査法で染色体に異常がないかを判定しますが、クリフムでは2020年よりD-karyo(デジタル染色体)検査により、従来の絨毛検査・羊水検査では見逃される微細染色体異常がわかるようになりました。
さらにSNPmicroarrayではもっと細かい微細染色体異常や、片親ダイソミーなどの異常も判明します。さらに遺伝子検査(ターゲットエクソームシークエンス検査やサンガー検査)では遺伝子変異による先天異常が分かるようになります。
クリフムではこれら全ての検査を迅速にすることが可能です。QF-PCR法、G-band法、D-karyoは通常の絨毛検査・羊水検査に含まれていますので、全染色体の微細染色体異常までの確認が行えることになります。
オプションとしてSNPmicroarray検査は着床前診断(体外受精で子宮にもどす前の卵の染色体検査)を行った方には有効ですし、遺伝子変異が超音波検査で疑われる方には遺伝子検査が有効となります。いずれにしても、遺伝カウンセリングにて詳しい説明と同意が必要で、誰でも受けられる検査ではありません。
QF-PCR法
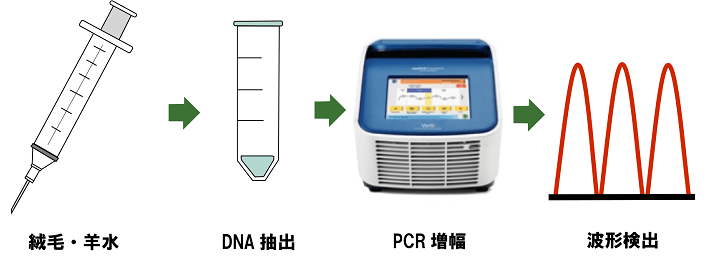
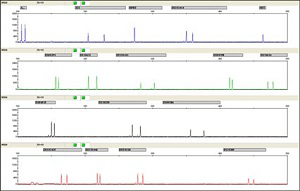
絨毛や羊水からDNAを抽出して、染色体異常が起こりやすい21トリソミー・18トリソミー・13トリソミー・X・Yの異常を検出する検査です。染色体に存在する固有の特異的なSTRマーカーを、数種類同時に増幅して分析することにより、その染色体がトリソミーかどうかを量的に示すことができます(図3)。
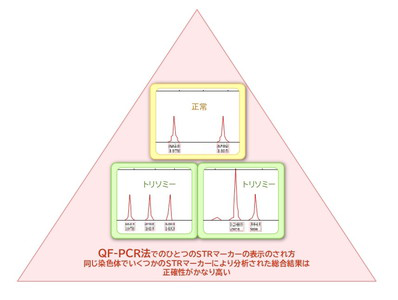
日本では昔からFISH法という方法を使って迅速検査を行なっていましたが、QF-PCR法は一本の染色体で何種類かのSTRマーカーを使用して総合判断される(図4)ため、より正確性が高いだけでなく、検査時間の短縮や多検体同時検査も可能になります。ヨーロッパやカナダ、多くのアジアの国々ではQF-PCR法が第一選択とされており、クリフム出生前診断クリニックでも、迅速かつ正確なQF-PCR検査法を2009年から採択しています。
G-band染色体検査(昔からのアナログ染色体分析)

絨毛や羊水から採取した胎児の細胞を培養し、全染色体の形状と本数を調べる検査です。染色体の変化のうち、多くを調べることができますが、微細な変化や遺伝子レベルの変化は検出することができません。
検査結果は、染色体が番号順にならべられた状態で返ってきます。(下図)




また、絨毛検査や羊水検査でG-band正常と出ても、生まれてから微細染色体異常がわかることがあります。これは出生前G-bandの限界があるからです。クリフムでは、このG-bandの弱点を補うために以下に記載するD-karyoを同時に行っています。
D-karyo検査(次世代シークエンスを用いたデジタル染色体検査)

D-karyo解析は2020年に開発された次世代シークエンス法を用いた染色体分析方法です。2021年4月現在、日本ではクリフムのみが行っている検査方法(※)です。
D-karyoとはデジタル染色体分析の略であり、顕微鏡では観察できないような微細な染色体の変化について、そこに含まれるDNA量の増減を検出することで明らかにできる解析法です。この方法では採取した絨毛および羊水からDNAを抽出し、次世代シーケンサー(NGS)と呼ばれる機器を用いてデジタルデータに変換し、複数の特殊なソフトウェアを用いることで微細染色体異常や部分モザイクなどを検出します。
ただしD-karyo解析はスクリーニング解析ですので、D-karyoで陽性となった場合には、「正確な位置の特定」や「その変化が胎児に与える影響」などについては両親を含めたSNP microarray解析が必要となります。
(※)Shimokawa, Pooh, et al. D-karyo—A New Prenatal Rapid Screening Test Detecting Submicroscopic CNVs and Mosaicism. Diagnostics. 2021; 11(2):337. https://doi.org/10.3390/diagnostics11020337
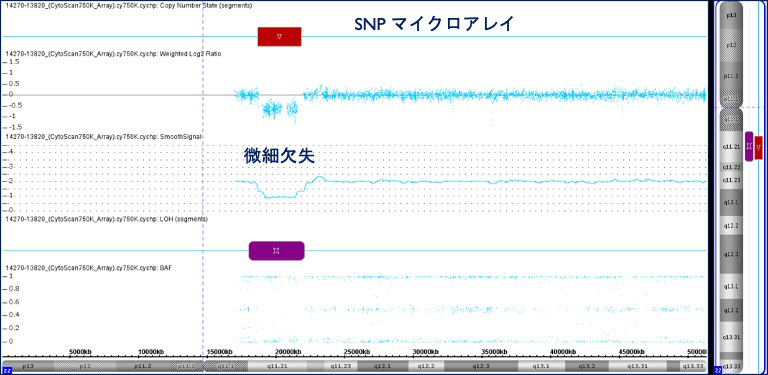
SNPmicroarray(スニップマイクロアレイ)検査
SNP microarrayは従来の染色体検査とは異なり、顕微鏡では観察できないような小さい染色体の変化について、そこに含まれるDNA量が増えているか減っているかを検出することで明らかにできる解析法です。
SNP microarray解析ではDNA量の増減を検出できる、つまり染色体上のとっても小さいデータがない、あるいはデータがちょっとだけ増えているということがわかるのです。つまり微細染色体異常の中でもかなり細かいものまでを検出することができます。
また、通常は父親と母親から1本ずつ受け継いで2本のペアとなるのですが、染色体の一部が、「片親のみに由来する場合(片親ダイソミー)」などを検出することもできるため、これらの現象による特定の遺伝性疾患の原因追求が可能となる場合があります。
染色体が正常でも先天性の病気の可能性を検知するために
染色体が正常であった場合でも、心臓やその他の臓器の先天性の病気である可能性があります。どちらかというと、その確率のほうが高いかもしれません。
そのため、クリフム出生前診断クリニックでは、妊娠20週くらいまでに赤ちゃんの全身の臓器チェックを行います。脳や心臓といった重要臓器の細かい構造から手指の骨や鼻骨、唇にいたるまで、30項目にわたって赤ちゃんの全身をチェックを行うことで、ママができるだけ精神的に安心できる妊娠生活を送っていただけるようにしています。
最近では脳の発達異常の一部が妊娠20週で分かるようになってきています。クリフムでは胎児脳の専用フロアを併設していますが、中期胎児ドックでは全員の妊婦さんの赤ちゃんの脳精密検査(脳ドック)を行なっているのが強みです。
胎児ドックで異常が見つかった場合には、どんな病気なのか、どの程度の病状か、治療方法はあるのか、どう治療を進めるのかなど、最新の医療情報に基づいた説明をママとパパに行わせていただきます。
詳しくは「胎児ドック(お腹の赤ちゃんドック)」のページをご覧ください。
よくある質問
Q.染色体とは何ですか?
染色体は両親から受け継いだ遺伝情報(DNA)を乗せた“設計図の束”で、通常は46本(23対)。44本の常染色体と2本の性染色体(XXまたはXY)に分かれます。
Q.21トリソミー(ダウン症)はどのくらいの確率で起こり、どんな特徴がありますか?
母親の年齢が上がるほど発生率が上がり、クリフムの初期胎児ドックでは鼻骨低形成やNT肥厚などの特徴所見が確認できます。
Q.胎児の染色体異常を調べる検査方法は?
11~13週頃(14~17週も可能)の絨毛検査や、16週以降の羊水検査で確認できます。クリフムでは従来のG-band法に加え、微細異常を検出するD-karyoを通常の絨毛検査・羊水検査に含めているため、全染色体の微細染色体異常までの確認が可能です。1日で主要3トリソミーがわかるQF-PCR迅速検査も実施しています。
